7
6
10
8
2
0
0
0
0
0

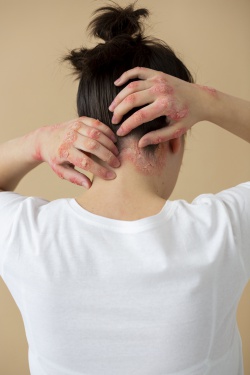
Здоровье кожи головы напрямую влияет на состояние волос. Любые воспалительные процессы, особенно вызванные инфекцией, могут привести к раздражению, зуду и даже выпадению волос. Одним из таких заболеваний является стрептодермия волосистой части головы — бактериальное поражение кожи, вызываемое стрептококками.
Это заболевание встречается как у детей, так и у взрослых, но чаще всего — у людей с чувствительной кожей, ослабленным иммунитетом или нарушением гигиены. Стрептодермия может протекать в легкой форме, напоминая обычное раздражение или перхоть, но при отсутствии лечения быстро распространяется, образуя гнойнички, эрозии и корки.
Особенность стрептодермии кожи головы заключается в том, что воспаление развивается под слоем волос, из-за чего ранние симптомы часто остаются незамеченными. Заболевание может развиваться медленно, а первые выраженные признаки появляются уже при активном распространении инфекции.
Стрептодермия — это инфекционно-воспалительное заболевание кожи, вызванное бактериями рода Streptococcus (чаще Streptococcus pyogenes). Возбудитель передается контактно-бытовым путем — через полотенца, расчески, головные уборы, постельное белье и даже при случайном прикосновении.
Когда бактерии попадают на кожу, они активизируются при наличии благоприятных условий — микротрещин, царапин, повышенной влажности, раздражения после расчесывания или снижения защитных функций кожи. В результате развивается воспаление, которое приводит к появлению характерных пузырьков с мутным содержимым и последующему образованию желтовато-медовых корок.
Основной причиной стрептодермии является попадание стрептококковой инфекции на кожу головы. Однако чтобы заболевание начало развиваться, должны присутствовать предрасполагающие факторы, снижающие барьерные функции кожи или иммунную защиту организма.
Основные причины и факторы риска:
Заболевание начинается с незаметного инфицирования поврежденного участка кожи. Бактерии проникают в верхние слои эпидермиса, где вызывают локальное воспаление. Через 1–2 дня появляются мелкие покраснения и зуд, затем — пузырьки (фликтены), заполненные мутным содержимым.
После вскрытия пузырьков на коже остаются влажные эрозии, которые постепенно подсыхают, образуя плотные желтовато-коричневые корки. Под ними идет процесс заживления, но если поражение не лечить, инфекция распространяется на соседние участки.
Особенно тяжело заболевание протекает у людей с ослабленным иммунитетом: стрептодермия может становиться хронической, периодически обостряясь, или переходить на лицо, шею, уши.
Стрептодермия кожи головы имеет ряд характерных признаков, по которым можно заподозрить заболевание. Однако из-за волос симптомы часто развиваются скрыто, поэтому пациенты обращаются к врачу уже при распространенной форме.
Основные симптомы:
Заболевание нередко путают с себорейным дерматитом, микозом или фолликулитом, но есть отличительные особенности:
Для стрептодермии характерны именно мелкие пузырьки с мутным содержимым и медовые корки после их вскрытия.
Стрептодермия может проявляться по-разному — от легких локальных воспалений до обширных поражений с распространением на лицо, шею и плечи. Тип течения зависит от состояния иммунной системы, глубины поражения кожи и своевременности лечения.
В отличие от открытых участков кожи, стрептодермия под волосами развивается скрыто. Из-за плотного волосяного покрова пузырьки долго остаются незамеченными, а корки затрудняют доступ антисептиков и мазей.
Кроме того, волосы удерживают влагу и тепло, что создает идеальные условия для размножения бактерий. Без лечения воспаление может распространяться на виски, затылок, шею и лицо.
Постановка диагноза основана на сочетании клинических признаков и лабораторных исследований. Самостоятельно отличить стрептодермию от грибковой инфекции или себорейного дерматита практически невозможно, поэтому важно обратиться к специалисту — дерматологу или трихологу.
Методы диагностики:
Терапия направлена на уничтожение возбудителя, снятие воспаления и восстановление защитных функций кожи. Лечение всегда должно проводиться под контролем врача, особенно при обширных или рецидивирующих формах.
Важно: нельзя самостоятельно прокалывать или вскрывать пузырьки — это повышает риск распространения инфекции.
Стрептодермия — это не просто раздражение кожи, а инфекционное заболевание, требующее грамотного подбора антибактериальных препаратов.
Попытки лечить болезнь только народными средствами или косметикой часто приводят к хронизации процесса, рецидивам и осложнениям.
Если не устранить бактериальный очаг, инфекция может распространяться по коже головы и вызвать воспаление волосяных фолликулов, что повышает риск выпадения волос и образования рубцов.
Если заболевание не лечить своевременно или использовать неподходящие средства, стрептодермия может привести к ряду осложнений. Несмотря на то, что в большинстве случаев болезнь протекает относительно легко, игнорирование симптомов часто вызывает хроническое воспаление и вторичные инфекции.
Основные осложнения:
Чтобы снизить риск заражения и предотвратить рецидивы, важно соблюдать меры профилактики:
После перенесенной стрептодермии кожа остается чувствительной и склонной к раздражению. Чтобы предотвратить повторное воспаление, важно соблюдать несколько правил:
Не откладывайте визит к дерматологу или трихологу, если:
Ранняя диагностика позволяет быстро остановить инфекцию и избежать осложнений. Врач определит форму заболевания, назначит подходящие антибиотики и порекомендует средства для восстановления кожи и волос.
Стрептодермия волосистой части головы — это бактериальное заболевание, вызванное стрептококками. Оно проявляется зудом, покраснением, пузырьками и образованием характерных желтых корок. Без лечения инфекция может распространяться и вызывать осложнения, включая выпадение волос.
Ключевые моменты:
Стрептодермия — излечимое заболевание, если вовремя распознать симптомы и обратиться за профессиональной помощью. Правильный уход и соблюдение гигиенических норм помогут избежать повторных воспалений и сохранить здоровье кожи головы и волос.
Записаться на бесплатную консультацию трихолога по телефону:
+7 (495) 788-35-93
Наши врачи
Наши врачи
Дерматовенеролог, врач-инъекционист. Владеет всеми современными инъекционными методиками.

Лицензия ЛО-77-01-006808 от 11 октября 2013 года выдана Департаментом здравоохранения города Москвы.
Медицинская помощь оказывается на основании стандартов и клинических рекомендаций, которые размещены на официальном интернет-портале правовой информации www.pravo.gov.ru официальном сайте Министерства здравоохранения РФ https://minzdrav.gov.ru/, на которых размещён рубрикатор клинических рекомендаций.